生活習慣病とは
 生活習慣病は、運動不足、塩分の摂りすぎ、喫煙、お酒の飲み過ぎなどの乱れた生活習慣にくわえ、加齢が原因となって発症・進行する病気です。成人病と呼ばれる時代もありました。
生活習慣病は、運動不足、塩分の摂りすぎ、喫煙、お酒の飲み過ぎなどの乱れた生活習慣にくわえ、加齢が原因となって発症・進行する病気です。成人病と呼ばれる時代もありました。
生活習慣病には、糖尿病、高血圧、脂質異常症(高脂血症)、COPD(慢性閉塞性肺疾患)などが該当します。
発症すると動脈硬化が進み、狭心症、心筋梗塞、大動脈解離、脳梗塞といった心血管疾患の発症につながります。これら心血管疾患はいずれも、どれも生活に支障をきたしたり、命に危険が及んだりする重大な病気です。
心血管疾患だけでなく、糖尿病はがんのリスクや新型コロナウイルスが原因の死亡率を上げるとされています。生活習慣病の予防で様々な病気のリスクを軽減させることが分かっています。
当院の生活習慣病の
治療方針
 生活習慣病はまず、食事療法と運動療法による治療から開始し、効果が不十分な場合に薬物療法を開始します(病状が重い場合には最初から薬物療法を開始する場合もあります)。適切な食事療法と運動療法を継続することにより、薬剤の量を減らせる可能性もあるので、薬物療法下でも食事療法と運動療法の継続は重要です。
生活習慣病はまず、食事療法と運動療法による治療から開始し、効果が不十分な場合に薬物療法を開始します(病状が重い場合には最初から薬物療法を開始する場合もあります)。適切な食事療法と運動療法を継続することにより、薬剤の量を減らせる可能性もあるので、薬物療法下でも食事療法と運動療法の継続は重要です。
当院は血管年齢測定や体組成計で患者さまの体の状態を評価し、その結果に合わせた運動療法や食事の見直しを具体的に指導いたします。また、より精密な検査が必要な方や入院治療が必要なほど症状が悪化している方には、設備の整った病院を紹介する体制が整っており、紹介後はそちらの病院と連携して治療を継続していきます。
糖尿病
糖尿病は、血液中のブドウ糖(血糖)が慢性的に高くなる病気で、主に生活習慣の乱れや加齢、遺伝的要因などが関与して発症します。日本では患者数・予備軍ともに多く、代表的な生活習慣病の一つです。
糖尿病は初期には自覚症状がほとんどなく、健康診断で初めて指摘されるケースも少なくありません。しかし、高血糖の状態が続くと動脈硬化が進行し、心筋梗塞や脳梗塞といった命に関わる心血管疾患、さらに腎臓・神経・目などの臓器障害(糖尿病合併症)を引き起こすリスクが高まります。特に日本人に多い2型糖尿病は、食事内容、運動不足、体重増加などの生活習慣と深く関係しており、早期発見と継続的な治療・生活改善が将来の合併症予防に直結します。
糖尿病は「症状が出てから治療する病気」ではなく、「症状が出る前から管理する病気」です。
血糖値やHbA1cを定期的に確認し、一人ひとりの状態に応じた治療を行うことが重要です。
日本糖尿病学会 糖尿病専門医による専門性の高い診療
当院では、日本糖尿病学会 糖尿病専門医/日本内分泌学会 内分泌代謝科専門医が在籍しており、糖尿病をはじめとした内分泌・代謝疾患について、専門的な視点から診療を行っています。血糖値やHbA1cの評価だけでなく、患者さま一人ひとりの生活背景やリスクに配慮した、無理のない治療・管理を大切にしています。
高血圧
 血液が血管の内壁を押す力のことを血圧と言います。病院の診察室で血圧を複数回測定した際の最高血圧が140mmHg以上、もしくは最低血圧が90mmHg以上だと高血圧になります。自宅で測った血圧を用いる場合は、最高血圧が135mmHg以上、もしくは最低血圧が85mmHg以上の場合、高血圧にあたります。高血圧になると、血管に負荷がかかり続けてしまい、動脈硬化が進行することにより、脳卒中や心筋梗塞といった命に関わる病気を引き起こすリスクが高くなります。
血液が血管の内壁を押す力のことを血圧と言います。病院の診察室で血圧を複数回測定した際の最高血圧が140mmHg以上、もしくは最低血圧が90mmHg以上だと高血圧になります。自宅で測った血圧を用いる場合は、最高血圧が135mmHg以上、もしくは最低血圧が85mmHg以上の場合、高血圧にあたります。高血圧になると、血管に負荷がかかり続けてしまい、動脈硬化が進行することにより、脳卒中や心筋梗塞といった命に関わる病気を引き起こすリスクが高くなります。
高血圧の原因
塩分・アルコールの過剰摂取、肥満、運動不足、ストレスなどの乱れた生活習慣を背景として発症し、治療をしなければ加齢とともに進行します。また、高血圧の原因の60%が遺伝によるものと考えられています。高血圧になりやすい体質で、家族間で似たような運動習慣や食事の内容だと高血圧のリスクが上昇する恐れがあります。
そのほかに、ホルモンの分泌異常や腎臓の血管が先天的に細いことによっても血圧が上昇する場合があり、このような高血圧を二次性高血圧と呼び、一般的な高血圧とは診断・治療が異なります。
高血圧の症状
糖尿病に比べ、高血圧はさらに症状に乏しいことが多いです。多くの場合は、血圧を測らないと高血圧に気づきません。
血圧の上昇が顕著な方は、頭痛やめまい、ほてりなどの症状が伴うケースもあります。ただ、これらは普通に過ごしていても起こり得る体調不良のため、症状があったとしても、それによって高血圧が発見されることは多くはありません。
日頃から血圧を測定する習慣を身に付け、自分の状態を把握することが重要です。
高血圧を放置すると?
血管にかかる圧力が高くなることで、血管の壁に大きな負荷がかかり続けるのが高血圧です。高血圧を治療せずにいた場合、動脈硬化が進み、血管が脆弱になったり、血管の中が狭くったりします。
動脈硬化は体中の血管で同時に進行していきます。動脈硬化によって血管が破れたり詰まったりすると、重要な臓器が障害され、脳卒中や心筋梗塞、慢性腎臓病といった命に危険が及ぶ事態を招く可能性が高まります。
慢性腎臓病を合併すると、余分な塩分や水分を体外に排泄できなくなって、血圧がさらに高くなりやすくなり、脳卒中や心筋梗塞のリスクがさらに上昇します。そのため、この様な臓器障害が生じる前に高血圧の治療を開始することが重要です。
高血圧の治療
血圧を下げるためには生活習慣の見直しが最も重要です。食事療法、運動療法、お酒やタバコを控えるなどの日頃からの心掛けが大切です。
高血圧の食事療法において最も重要なのは、塩分量を制限することです。塩分が多いと、血液量が増加し、腎臓から分泌される血圧を調整するホルモンのバランスがくずれることにより、血圧が上昇します。魚や果物、野菜などを積極的に食べ、肥満体型の方は体重を減らすことが血圧低下に繋がります。
規則正しい生活習慣をしていても血圧のコントロールがうまくいかない方、合併症(糖尿病、心臓病、脳卒中、腎臓病など)がある方に対しては、降圧剤を服用して頂く場合があります。生活習慣を見直しながら、お薬を服用して症状が改善されるかを見ていきます。
脂質異常症(高脂血症)
 脂質異常症は、血液に含まれるLDLコレステロールが高すぎる(140㎎/dl以上)、HDL(善玉)コレステロールが少なすぎる(40㎎/dl未満)、中性脂肪が多すぎる(150㎎/dl以上)状態の3つのタイプに分けられます。
脂質異常症は、血液に含まれるLDLコレステロールが高すぎる(140㎎/dl以上)、HDL(善玉)コレステロールが少なすぎる(40㎎/dl未満)、中性脂肪が多すぎる(150㎎/dl以上)状態の3つのタイプに分けられます。
以前は、脂質異常症は「高脂血症」と呼ばれていました。
脂質異常症の原因
脂質異常症は、カロリー・脂質の多い食事、運動不足などの乱れた生活習慣や肥満が原因で発症する病気です。遺伝的要因で脂質異常症を小さい子どもの頃に発症する場合もあります。
脂質異常症の症状
脂質異常症は症状が乏しい場合が多く、体調不良や痛みなどは伴いません。そのため、健康診断などで血液検査を受けて初めて気づくことがほとんどです。心筋梗塞などの合併症を発症した際に初めて指摘される場合もあります。健康診断を定期的に受けて、病気の発症に早めに気づき、治療を開始することが重要です。
脂質異常症の治療
まずは食事療法や運動療法で生活習慣を見直し、脂質異常症を治療します。患者さまの性別、年齢、危険因子、既往歴などから適切な治療目標を定め、それに応じた治療を進めていけるようにサポートします。
食事療法
脂質やカロリーの取りすぎにならないように下記に注意しながら食事を摂りましょう。
1日の飲酒はビール中瓶1本、日本酒180ml、焼酎100ml、ワイン200mlを目安にする。女性は半分を目安にする。
動物性脂肪の取りすぎに気を付け、魚や植物性脂肪を積極的に食べる。
食物繊維が含まれる食材をよく食べて、コレステロールを吸収しにくくする。
トランス型不飽和脂肪酸が含まれるマーガリンやショートニングが入った食品は避ける。
清涼飲料水、スナック菓子は避ける。
運動療法
中性脂肪やコレステロールを下げるには、有酸素運動である水泳やジョギング、ウォーキングを1日約30分以上行うことが推奨されています。運動強度が高すぎて辛いと、継続することは難しくなるため、自分に合った運動方法で長く続けることが大切です。心臓に負担がかかる運動や怪我をしないように、医師のアドバイスを聞いてから運動メニューを決めましょう。
薬物療法
食事療法や運動療法で数値が改善しない方は、薬物療法を同時に実施します。
中性脂肪の値を下げるお薬、LDLコレステロールの値を下げるお薬を飲んで頂き、症状改善を目指します。
飲み薬による治療で十分な効果が得られない場合は、皮下注射による治療を追加してすることもあります。
高尿酸血症(痛風)
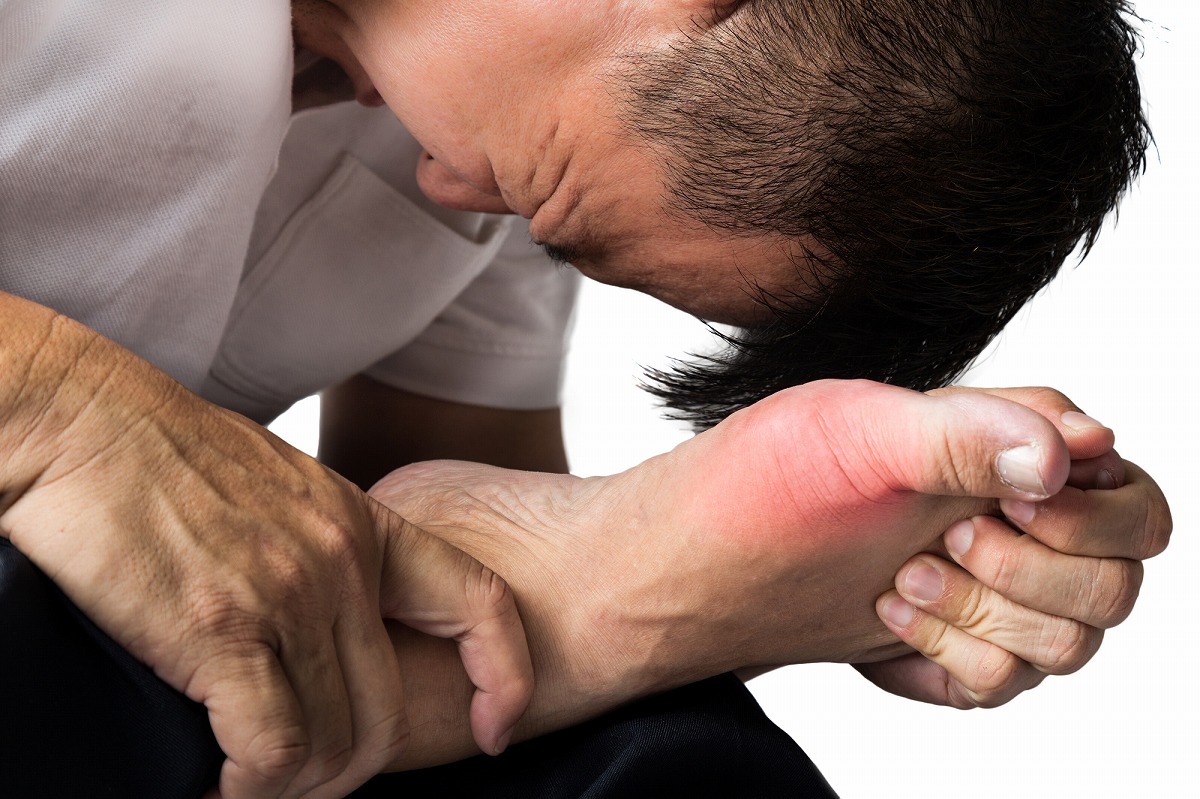 プリン体が分解されてできた体に不必要な物質の一種が尿酸です。高尿酸血症は、血液に含まれる尿酸が7.0mg/dl以上になった状態を指します。高尿酸血症自体で症状は現れません。しかし、病状が悪化して尿酸の結晶が関節などに沈着することで、強い痛みや炎症が生じる痛風発作が起こります。
プリン体が分解されてできた体に不必要な物質の一種が尿酸です。高尿酸血症は、血液に含まれる尿酸が7.0mg/dl以上になった状態を指します。高尿酸血症自体で症状は現れません。しかし、病状が悪化して尿酸の結晶が関節などに沈着することで、強い痛みや炎症が生じる痛風発作が起こります。
高尿酸血症の原因
プリン体が肝臓で分解され、老廃物として産生されたものの一種が尿酸です。プリン体が多い食品やお酒の過剰摂取が原因でプリン体が過剰に産生され、高尿酸血症を発症します。
体内の尿酸は不要物のため、腎臓の働きによって体外に尿と一緒に排泄されます。しかし、不規則な生活習慣を続けると尿酸の排泄がうまくいかなくなり、高尿酸血症を発症します。
高尿酸血症の症状
血液中の尿酸が多くなって足の関節などに蓄積すると、痛風発作が引き起こされます。この発作によって激しい痛みと炎症が生じ、病気の発症に気づきます。尿酸が腎臓に蓄積して結石になり、膀胱、尿管、背中で強い痛みが生じるケースもあります。痛風発作が何度も起こると、痛みをよく感じるようになり、強さも増します。
高尿酸血症の合併症
高尿酸血症の合併症で多いのは痛風です。痛風は尿酸の塊が足の関節などに蓄積して、炎症が生じ、強い痛みが現れます。また、腎障害、尿路結石、高血圧、動脈硬化、心筋梗塞なども高尿酸血症が引き起こす病気です。
高尿酸血症(痛風)の
治療方法
主に食事療法や運動療法で高尿酸血症の治療を行います。
食事療法・運動療法で十分な効果が得られない場合は、飲み薬による薬物療法が必要となります。
食事療法
お酒、肉類、魚類・魚卵などプリン体が多い食材の摂りすぎに注意する必要があります。肥満体型の方は、体重を減らすためにカロリー制限と有酸素運動を行って体重をコントロールします。
運動療法
有酸素運動(軽いジョギングやウォーキングなど)がお勧めです。週4~5日に30分以上行うようにしましょう。動きの激しい運動、重いダンベルを用いた筋トレなどは、尿酸値を上昇させる可能性があるので、医師の指導のもと行なってください。
薬物療法
病態に合わせて尿酸が作られるのを抑えるお薬、もしくは尿酸の排泄を促すお薬を服用して頂きます。痛風発作を起こしている場合は非ステロイド性抗炎症薬の服用が必要になります。
肥満症
(メタボリックシンドローム)
 ウエスト周りが男性で「85cm以上」、女性で「90cm以上」で、かつ糖尿病、高血圧、脂質異常症のどれか2つに当てはまる方はメタボリックシンドロームに該当します。
ウエスト周りが男性で「85cm以上」、女性で「90cm以上」で、かつ糖尿病、高血圧、脂質異常症のどれか2つに当てはまる方はメタボリックシンドロームに該当します。
メタボリックシンドロームは、動脈硬化を進展させ、脳梗塞や心筋梗塞などの重大な疾患にかかるリスクを高めます。
メタボリックシンド
ロームの治療法
食事内容の見直しや適度な運動で内臓脂肪を減らし、適正体重まで減量を行います。
体重の5~10%減ることで、高血圧、高血糖、脂質異常の改善が見込めます。当院では、継続可能な食事内容の改善、有酸素運動を中心とした運動療法について具体的にアドバイスいたします。









